Humani papiloma virus (HPV virus) je uobičajen virus koji može da zahvati različite delove vašeg tela. Postoji više gotovo 200 tipova HPV-a, gde spadaju sojevi HPV-a koji izazivaju bradavice na: rukama, stopalima, licu…
Oko 30 sojeva HPV-a može pogoditi vaše genitalije, uključujući:
- vulvu
- vaginu
- grlić materice
- penis
- skrotum
- rektum
- anus
HPV virus koji zahvata genitalije je polno prenosiva infekcija koja se prenosi kontaktom kože na kožu. Ono što je u svemu ovome pozitivno je da većina genitalnih sojeva HPV-a je bezopasna. Ovde spada i tip HPV-a koji uzrokuje genitalne bradavice.
Međutim, neki sojevi HPV-a su visoko rizični i mogu dovesti do raka, kao što je rak grlića materice. Rano dijagnostikovanje i lečenje najčešće mogu da spreče da se to dogodi.
Pregled sadržaja:
- Najopasniji sojevi HPV virusa – tipovi 16 i 18
- Da li su genitalne bradavice (kondilomi) glavni simptom HPV virusa?
- Kako se prenosi HPV virus?
- Kako se dijagnostikuje HPV virus?
- Kakve su prognoze kod lečenja HPV virusa?
- Opcije lečenja i lekovi za HPV virus
- Prevencija za HPV virus
- HPV vakcina
- HPV virus i potencijalne komplikacije bolesti
- Ko najčešće ima HPV virus?
Najopasniji sojevi HPV virusa – tipovi 16 i 18
HPV 16 i 18 su tipovi humanog papiloma virusa za koje se pokazalo da značajno povećavaju rizik od karcinoma grlića materice, kao i karcinoma genitalnih organa kod muškaraca i žena.
Određeni sojevi HPV-a (najčešće upravo tipovi 16 i 18) mogu izazvati promene u ćelijama grlića materice (cervikalna displazija). Grlić materice je otvor između vagine i materice. Ako se ne leči, displazija grlića materice ponekad prelazi u rak grlića materice.
Ukoliko ste mlađi od 30 godina, onda najveći broj HPV infekcija prolazi sama od sebe. Do 30. godine, otkrivanje HPV-a tokom Papa testa (test koji otkriva rak grlića materice) može odrediti koliko često treba da se testirate. Ako ste pozitivni na testu, onda ste pod većim rizikom i trebalo bi da se češće testirate.
HPV 16 takođe uzrokuje većinu slučajeva raka orofarinksa i povezan je sa rakom glasnih žica kod ljudi starijih od 30 godina.
HPV vakcina štiti i od tipa 16 i 18, kao i od nekoliko drugih tipova virusa koji izazivaju rak i dva glavna uzroka genitalnih bradavica.
Da li su genitalne bradavice (kondilomi) glavni simptom HPV virusa?
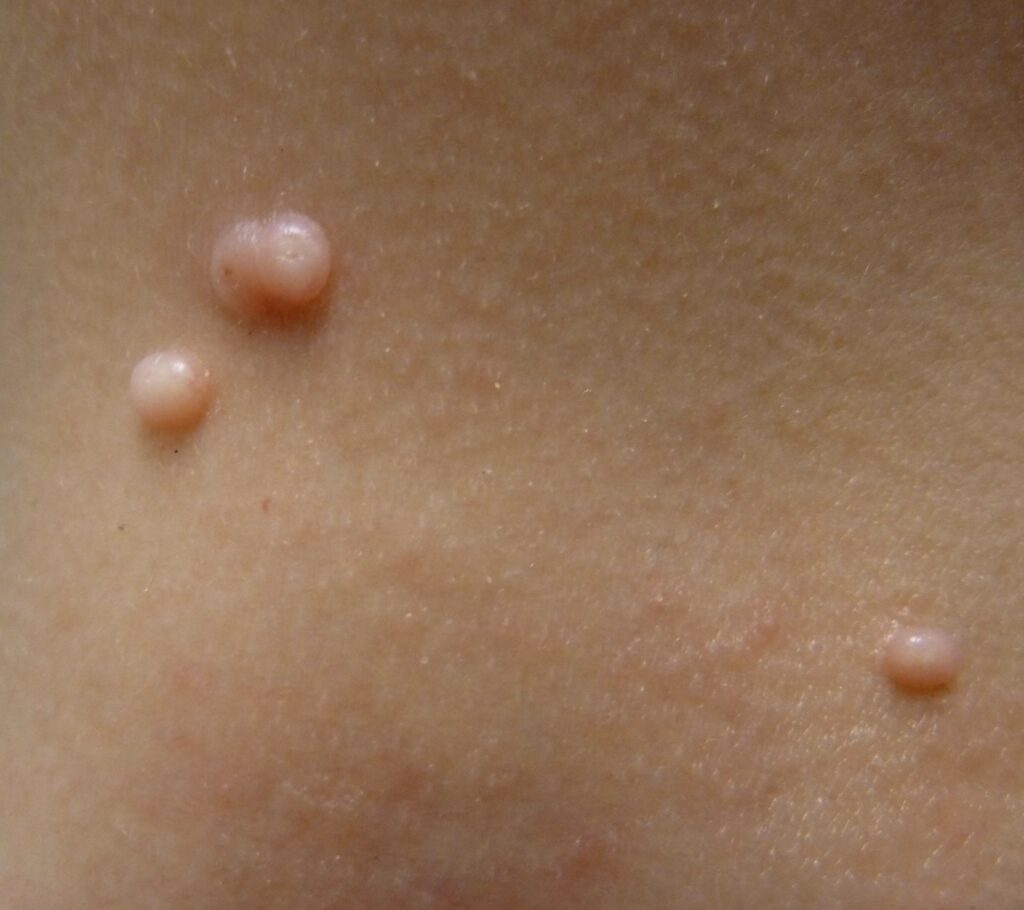
Simptomi HPV-a zavise od tipa virusa koji imate.
HPV virus koji zahvata genitalnu regiju obično ne izaziva simptome. Kada se simptomi pojave, bradavice u području genitalija su gotovo siguran znak da ste zaraženi.
Genitalne bradavice (kondilomi) su grube kvržice , najčešće u boji kože, koje su lokalizovane u analnoj i genitalnoj regiji. One znaju da se pojave nedeljama, mesecima ili čak godinama nakon što se zarazite HPV-om. Problem može da bude to što su genitalne bradavice zarazne (kao i svi oblici HPV-a), ali su bezopasne.
Genitalne bradavice, koje mogu da budu raznih veličina i u raznim oblicima, generalno se dijagnostikuju vizuelnim pregledom. Ukoliko dermatolog nije siguran da li je izraslina bradavica, onda može da zatraži da se uradi biopsija (uzima se mali uzorak tkiva da bi se detaljno analizirao pod mikroskopom).
Pošto smo videli da HPV virus uzrokuju pojavu genitalnih bradavica, moramo da kažemo da je takođe potencijalni uzrok za daleko opasnijih bolesti. Određene vrste ovog virusa dovode do raka grlića materice, kao i drugih karcinoma.
Simptomi karcinoma uzrokovanih HPV-om najčešće su:
- Prekancerozne promene ćelija u grliću materice. Ne izazivaju simptome, ali se otkrivaju Papa testom, u kojem se uzorak ćelija sakuplja i ispituje pod mikroskopom.
- Rani karcinom vagine i grlića materice povezani sa HPV-om. Možda ne izazivaju simptome, ali rak u uznapredovalom stadijumu dovodi do abnormalnog vaginalnog krvarenja ili iscedka i bola tokom seksualnog odnosa.
- Znaci i simptomi orofaringealnog karcinoma su: upala grla, kvržica u vratu i intenzivan bol u uhu.
- Rak glasnih žica se manifestuje kroz promuklost ili promenu boje glasa.
- Karcinom penisa uzrokuje promene u boji i strukturi kože (u vidu papula, plakova, ili crvenila). Promene se najčešće nalaze na glaviću i prepucijumu.
- Znaci i simptomi analnog karcinoma su: analno krvarenje, bol, svrab ili iscedak, otečeni limfni čvorovi u analnom ili genitalnom području i promene stolice.
Obavezno zakažite pregled kod lekara, ako imate bilo kakve znake ili simptome koji su malopre spomenuti, a koje uzrokuje HPV virus.
Kako se prenosi HPV virus?

Humani Papiloma Virus (HPV) se gotovo uvek prenosi putem seksualnog odnosa – vaginalnim, oralnim ili analnim seksom.
Međutim, genitalne bradavice se ne prenose isključivo seksualnim kontaktom. Takođe, možete da ih dobijete i direktnim kontaktom sa kožom i sluzokožom zaražene osobe.
Ni kondom ne predstavlja adekvatnu zaštitu od njih.
Svako ko je seksualno aktivan je u opasnosti da dobije HPV virus, čak i ako ste ima samo jednog seksualnog partnera. Najveći problem je što zaražena osoba često nema nikakve simptome. To je ujedno i glavni razlog zašto je ova bolest postala na neki način epidemija.
Rizik od HPV virusa se uvećava ukoliko:
- Niste vakcinisani protiv HPV-a
- Imate veći broj seksualnih partnera
- Imate seksualnog partnera koji je pre vas imao mnogo seksualnih partnera
- Stupili ste u seksualne odnose kada ste imali manje od 16 godina
- Imate muškog seksualnog partnera koji nije obrezan
- Mlađi ste od 25 godina
Ipak, skoro svi seksualno aktivni muškarci i žene dobiju HPV virus u nekom trenutku svog života i nije neuobičajeno da budu zaraženi sa više od jedne vrste HPV-a istovremeno.
Opet naglašavamo, da je najveći problem što se simptomi često manifestuju godinama nakon što ste se zarazili, tako da je često nemoguće da znate ko vam je preneo virus (ukoliko ste imali nekoliko seksualnih partnera).
Tako da i bez simptoma, humani papiloma virus lako možete preneti na druge ljude, a možete ga dobiti od nekoga ko nema ama baš nikakve simptome koje smo u prethodnom pasusu naveli.
Kako se dijagnostikuje HPV virus?
Genitalne bradavice se obično mogu dijagnostikovati odmah, na licu mesta tokom fizičkog pregleda kod lekara. Takođe, budite svesni da vas lekar može uputiti i kod dermatologa ili će da vam preporuči da uradite biopsiju.
Kada su dame u pitanju, lekar može da uradi kolposkopiju (optička metoda za rano dijagnostikovanje maligih tumora genitalnih organa kod žena) da bi pronašao genitalne bradavice na grliću materice koje su premale da bi se videle golim okom.
HPV test
Ukoliko vi ili vaš lekar sumnjate da imate HPV virus, možete da uradite HPV test.
HPV test je poznat i kao genotipizacija HPV-a. Test je generalno bezbolan, a jedino što možda može da bude malo neprijatno je trenutak uvođenja instrumenta kojim se proširuju zidovi vagine.
Inače ovaj test se izvodi prikupljanjem uzorka ćelija sa i iz grlića materice (isto kao i kod Papa testa). Prikupljeni uzorak se čuva u posebnoj epruveti i dalje se šalje u laboratoriju na analizu.
Test može da otkrije opasne HPV tipove 16 i 18, kao i 12 drugih visokorizičnih tipova HPV-a (koji izazivaju rak) u tkivu grlića materice.
Ukoliko ste pozitivni na test, trebalo bi da potraže savet od lekara o daljim koracima u prevenciji raka grlića materice.
Generalno, pozitivan HPV test će se pratiti kolposkopijom (pregled spoljašnjih genitalija, vagine i grlića materice pod uveličanjem od 10-60 puta) – ukoliko se pronađe HPV tip 16 ili 18.
Očekujte da ćete morati ponovo da se testirate za 12 meseci, ako se testom ustanovi da imate neki drugi HPV tip, koji nije 16 ili 18.
Cena za “skrining infekcije visokorizičnim tipovima HPV i genotipizacija” u Srbiji iznosi oko 7 500 dinara.
Biopsija
Rak u drugim područjima (koja nisu grlić materice) dijagnostikuje se uzimanjem biopsije i ispitivanjem uzorka tkiva pod mikroskopom. Međutim, naučnici traže načine da ranije otkriju karcinome ili prekancerozne promene.
Naučnici su otkrili da se antitela na HPV virus tipa 16, koji uzrokuje većinu karcinoma orofaringeusa povezanih sa HPV-om, razvijaju u telu od 6 do 40 godina pre kliničke dijagnoze raka grla. Njihovo prisustvo ukazuje na drastično povećan rizik od ove bolesti.
Ostale metode kojima može da se dijagnostikuje HPV virus
Lekar prilično lako može da dijagnostikuje genitalne bradavice samo fizičkim pregledom.
Visokorizični oblici HPV-a ne izazivaju simptome, što znači da ćete pored već spomenutog HPV testa, moći da uradite i Papa test da bi ste saznali da li vam preti opasnost od nekog opasnijeg oblika HPV virusa.
Na Papa testu se može videti da li postoje izmene na ćelijama koje ukazuju da imate HPV virus.
Papa test otkriva rak grlića materice i prekancerozne ćelije koje mogu da postanu rak (cervikalna displazija) ako se ne leče. Rak grlića materice je skoro uvek uzrokovan HPV-om visokog rizika.
Cena Papa testa u Srbiji iznosi između 800 – 1000 dinara.
Kakve su prognoze kod lečenja HPV virusa?

U mnogim slučajevima, imuni sistem se uspešno bori protiv HPV-a, tako da se simptomi nikada i ne razviju, a HPV test pokazuje negativne rezultate.
To je idealna opcija, međutim postoje i druge (lošije) mogućnosti.
U drugoj varjanti imuni sistem ne sprečava HPV virus da inficira ćelije, ali se simptomi ne manifestuju odmah. U stvari, možda se nikada i neće ispoljiti simptomi, ali virus se može preneti na drugu osobu putem kontakta kože na kožu ili seksualnim kontaktom.
U najgorem slučaju, HPV virus izaziva abnormalne promene u zaraženim ćelijama koje se na kraju mogu da prerastu u rak.
Vreme koje je potrebno da prođe (između infekcije i razvoja prekanceroznih promena ili raka), može trajati godinama ili čak decenijama.
Što se ranije otkriju simptomi, veća je verovatnoća za uspešnim lečenjem.
Opcije lečenja i lekovi za HPV virus

Lečenje HPV virusa može da uključuje:
- Kriohirurgiju. Ovaj metod podrazumeva kontrolisano smrzavanje tkiva radi destrukcije pojedinih kožnih lezija.
- Loop konizacija. Podrazumeva korišćenje tanke omčice koja uz pomoć nisko-voltažne električne energije uklanja abnormalno tkivo na grliću materice.
- Elektrokauterizacija. Spaljivanje kondiloma visoko-frekventnom strujom.
- Laserska terapija. Korišćenje intenzivnog svetla za uništavanje bradavica ili bilo koje abnormalne ćelije.
- Konizacija. Ovo je hirurški zahvat kojim se odstranjuje vaginalni deo grlića materice u obliku kupe (konusa).
- Krema koja se izdaje na recept. Nanosite kremu direktno na bradavice da biste ih uništili. Ove kreme mogu uključivati imikvimod i podofiloks.
- Trihlorosirćetna kiselina (TCA). Ovo je efikasna kiselina za jednostavno i brzo uklanjanje bradavica.
Samo mali broj ljudi koji imaju HPV virus visokog rizika će razviti abnormalne ćelije grlića materice koje zahtevaju lečenje.
Genitalne bradavice mogu da se leče sa nekoliko lokalnih lekova, kriohirurgijom (hladna terapija) ili hirurškim uklanjanjem.
Lokalni lekovi će verovatno morati da se primenjuju nedeljama ili čak mesecima da bi se potpuno izlečili od genitalnih bradavica.
Krioterapija će takođe najverovatnije morati da se ponovi više puta.
Slične terapije i hirurške procedure se mogu koristiti za bradavice koje se nalaze na grliću materice ili u vagini, anusu ili uretri (cev kroz koju urin izlazi iz tela).
Laserski tretman je još jedna popularna opcija kod lečenja.
Abnormalne ćelije u grliću materice mogu se ukloniti hirurški ili korišćenjem drugih tehnika, po savetu vašeg lekara.
A karcinomi uzrokovani HPV virusom se leče standardnim terapijama za rak, a to su:
- hemoterapija
- terapija zračenjem
- operacija
Prevencija za HPV virus
Jedini način da se spreči HPV virus je uzdržavanje od seksa. Za mnoge ljude ovo naravno nije realno, tako da je glavni cilj da se preduzmu određene mere prevencije.
Te mere prevencije su:
- Vakcinišite se. Najbolji način zaštite od HPV-a je da se vakcinišete pre nego što postanete seksualno aktivni. Sve vakcine vas štite od sojeva 16 i 18, koji najčešće uzrokuju cervikalni karcinom. Vakcina pruža zaštitu u 70% slučajeva karcinoma grlića materice, 80% karcinoma anusa, 60% vaginalnih karcinoma, 40% vulvarnih karcinoma i izvesnu zaštitu kod oralnih karcinoma (karcinoma baze jezika i orofarinksa i krajnika). Čak i ako ste stariji od 44 godine, vakcinacija može da vas zaštiti od HPV sojeva kojima niste bili izloženi. Pitajte svog lekara da li vam preporučuje da se vakcinišete.
- Redovno se pregledajte i testirajte. Ako se HPV virus rano dijagnostikuje, može da se spreči rak grlića materice. Trebalo bi da počnete da redovno radite Papa test. U zavisnosti od vaših rezultata, možda ćete morati da radite Papa test svake godine ili na 2-3 godine.
- Praktikujte siguran seks. Kondomi su manje efikasni u prevenciji HPV-a nego u zaštiti od polno prenosivih bolesti. Ipak, njihova pravilna upotreba svaki put kada imate seks može u izvesnoj meri smanjiti rizik od HPV infekcije.
- Zaštitite svog partnera(e). Obavezno obavestite svog partnera ako imate HPV virus. Možda ćete morati da prestanete da imate seks, dok se lečite od genitalnih bradavica ili visokorizičnih oblika HPV-a. Svakako, razgovarajte sa svojim lekarom o merama predostrožnosti koje bi trebalo da preduzmete.
HPV vakcina
HPV vakcina sprečava infekciju humanim papiloma virusom (HPV).
HPV vakcina „Gardasil 9“, štiti od HPV tipova 6, 11, 16 i 18, kao i od pet drugih tipova koji mogu izazvati rak: 31, 33, 45, 52 i 58.
U Sjedinjenim Državama, HPV vakcina je odobrena za tinejdžere i odrasle do 45 godina. Preporučuje se da svi adolescenti dobiju dve doze vakcine sa 11 ili 12 godina.
Za većinu dece koja dobije prvu dozu pre svoje 15-e godine, potrebna je samo još jedna doza, 6 do 12 meseci kasnije. Ljudima koji dobiju prvu dozu nakon svog 15. rođendana potrebno je ukupno tri doze, pri čemu se druga doza daje jedan do dva meseca nakon prve, a treća doza šest meseci nakon prve.
Prva vakcina protiv HPV-a izašla je na tržište ne tako davne 2006. godine, a u roku od šest godina od njenog uvođenja, infekcije HPV tipovima 6, 11, 16 i 18 su smanjene za 64 odsto među tinejdžerkama (od 14 do 19 godina) i za 34 odsto među ženama(starosti od 20 do 24 godine), prema članku objavljenom u februaru 2016. u časopisu „Pediatrics“.
HPV tipovi 6 i 11 uzrokuju 90 procenata genitalnih bradavica, a tipovi 16 i 18 uzrokuju većinu slučajeva raka povezanih sa HPV-om.
Prema obrađenim podacima na uzorku od čak 60 miliona ljudi iz 14 različitih zemalja koje su uspostavile programe vakcinacije protiv HPV-a u prethodnih 10 godina, pokazalo se da je infekcija (HPV virus) opala za 83% među devojčicama (uzrasta od 13 do 19 godina) i 66% među ženama (od 20 do 24 godine).
Za genitalne bradavice, pad je bio 67% (među tinejdžerkama uzrasta od 15 do 19 godina), 54% za žene (od 20 do 24 godine), i 31% za one uzrasta (od 25 do 29 godina).
Rizik od prekanceroznih lezija grlića materice je takođe smanjen, za 51% među tinejdžerima (od 15 do 19 godina) i 31% među ženama starosti (od 20 do 24 godine).
Pokazalo se da je rizik od genitalnih bradavica među muškarcima smanjen za 48% za one uzrasta (od 15 do 19 godina) i 32% za one uzrasta (od 20 do 24 godine).
HPV virus i potencijalne komplikacije bolesti
Najozbiljnija potencijalna komplikacija za humani papiloma virus je rak. Veza između genitalne infekcije određenim sojevima HPV-a i raka grlića materice ustanovljena je još početkom 1980-ih od strane nemačkog virologa Haralda zur Hausena i njegovih kolega. Ovaj rad je na kraju doveo do pojave veoma uspešne HPV vakcine.
Od tada, drugi naučnici su ustanovili uzročne veze između HPV-a i mnogih drugih karcinoma, kao što su karcinom:
- vagine
- anusa
- penisa
- orofarinksa
- glasnih žica
Naučnici nastavljaju da istražuju moguću ulogu koju HPV virus može da ima i kod drugih vrsta raka, uključujući karcinom prostate i nemelanomski rak kože.
Ko najčešće ima HPV virus?

Kao što je ranije rečeno, skoro svi seksualno aktivni muškarci i žene dobiju HPV virus u nekom trenutku svog života, ali u većini slučajeva ova infekcija nije opasna.
Svako može da se zarazi HPV-om ako ima seks ili je u direktnom kontaktu koža na kožu sa zaraženom osobom. Takođe, svako ko ima virus može da ga prenese na svog partnera tokom odnosa (oralnog, vaginalnog ili analnog seksa).
Kod žena, papa testovi i HPV testovi mogu rano otkriti prekancerozne promene ćelija kako bi se sprečio rak grlića materice. HPV virus u bezopasnijoj formi takođe može izazvati genitalne bradavice.
Dakle, kod većine ljudi, prvi znak HPV virusa je pojava genitalnih bradavica ili simptomi nekog oblika karcinoma koji je povezan sa HPV-om. To je ujedno i najozbiljnija posledice ovog virusa.
HPV predstavlja manji zdravstveni rizik za muškarce. On svakako izazva genitalne bradavice, ali većina infekcija nestaje sama od sebe. HPV virus može dovesti do karcinoma penisa, anusa, glave i vrata, ali ti karcinomi su prilično retki.
Ipak, ako ste HIV pozitivni, vaš imunološki sistem će se teže boriti protiv HPV infekcija. Homoseksualci su izloženi većem riziku od zaraze visokorizičnim HPV sojevima koji mogu napredovati u rak.
I da sumiramo ovaj pasus.
HPV je najčešća polno prenosiva bolest u Evropi u Sjedinjenim Državama. Svake godine se zarazi nekoliko desetina miliona ljudi.
Prema “Američkim centrima za kontrolu i prevenciju bolesti” (CDC), HPV virus je toliko čest da će se većina seksualno aktivnih ljudi koji nisu vakcinisani protiv HPV-a zaraziti u nekom trenutku svog života. Većina nikada ni ne sazna da ima virus.